Enfermedades de la vista
Síndrome del ojo seco
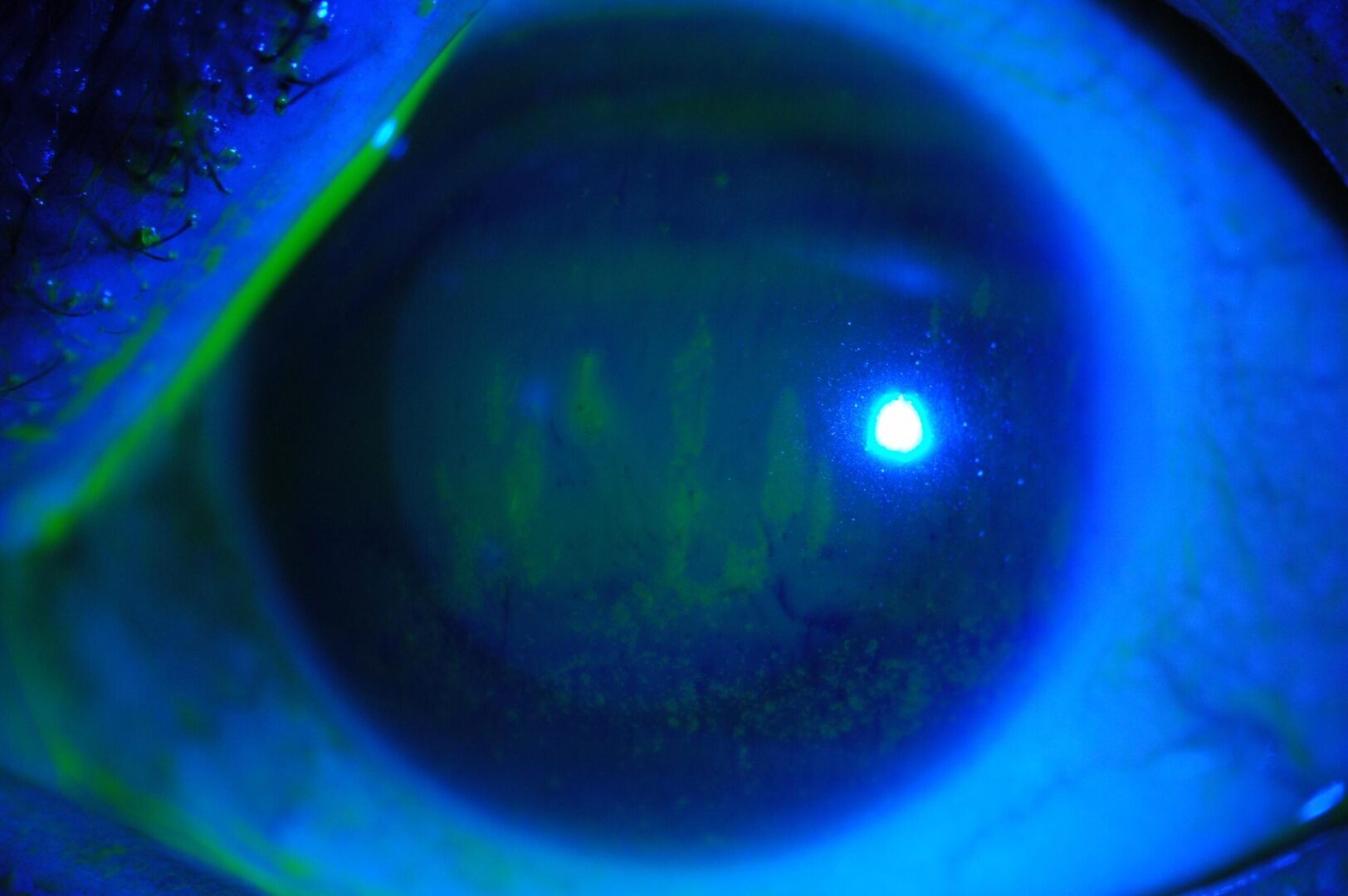
¿Qué es el síndrome del ojo seco?
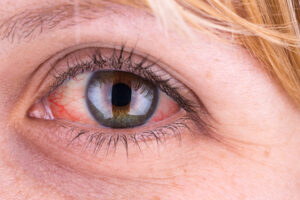
El ojo seco es un síndrome que causa malestar y molestias en los ojos, problemas visuales y, en algunos casos, lesiones en la superficie ocular, afectando a la córnea y a la conjuntiva. El síndrome del ojo seco puede tener distintos grados de severidad y se debe a la inestabilidad o alteración de la película lagrimal, bien sea por una deficiente producción de lágrima o por una excesiva evaporación. Además, el diagnóstico suele ir asociado a diferentes grados de inflamación.
El síndrome del ojo seco se trata de una afección multifactorial, compleja y crónica, que es importante abordar de forma personalizada en cada paciente para ofrecer la mejor solución, atendiendo a las causas que lo han desencadenado.
Síntomas
Los síntomas del síndrome del ojo seco son sequedad y cansancio ocular, picor y escozor, entre otras molestias. Incluso puedes notar visión fluctuante, que se caracteriza por una visión borrosa que mejora con el parpadeo.