Enfermedades de la vista
Queratocono
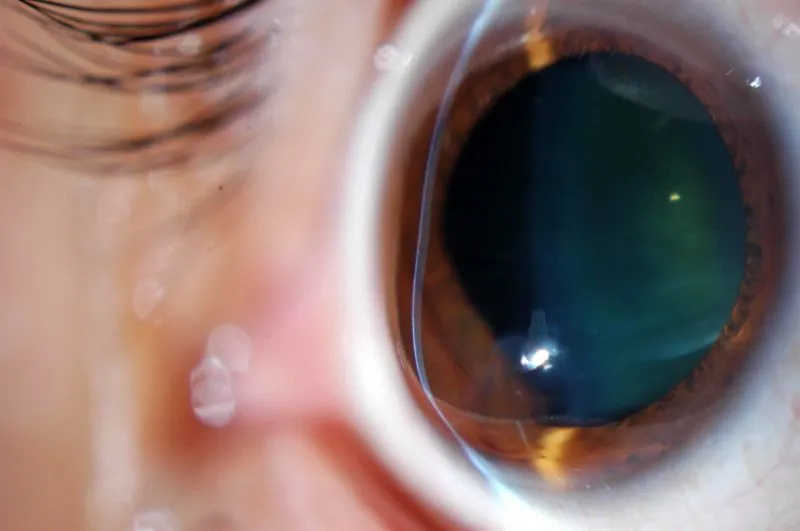
¿Qué es el queratocono?
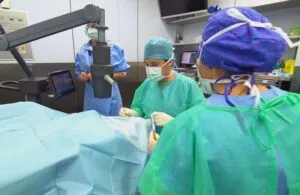
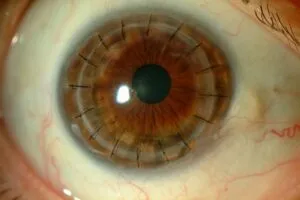
El queratocono es la forma más frecuente de ectasia o adelgazamiento de la córnea. Se trata de una enfermedad degenerativa provocada por la alteración en las fibras de colágeno que componen el estroma (la parte más gruesa de la córnea). Esta alteración provoca el aumento progresivo de la curvatura corneal, que adopta una forma cónica (en vez de redondeada), produciendo una pérdida paulatina de visión.
El queratocono suele afectar a ambos ojos, normalmente asimétricamente, y está presente en alrededor de 1 de cada 2.000 personas en España. Dentro de las enfermedades oculares consideradas “raras” o minoritarias, es la más atendida en los centros Miranza, con cerca de 2.500 pacientes visitados en los últimos 5 años en dos clínicas de queratocono referentes a nivel nacional e internacional, como son Vissum e IMO Grupo Miranza.
Por norma general, el queratocono se inicia en la pubertad y la mayoría de los pacientes que lo padecen tienen entre 20 y 30 años, diagnosticándose un 73% de los casos antes de cumplir los 24. Debes tener en cuenta que, como más joven, mayor es el riesgo de que la enfermedad evolucione y lo haga de forma más rápida. Son estos casos los que suelen requerir una operación de queratocono.
Síntomas del queratocono
Es común que, con queratocono, experimentes intolerancia a las lentes de contacto y cambios frecuentes de graduación, fundamentalmente del astigmatismo, por la irregularidad que se genera en la superficie de la córnea. De hecho, la aparición o aumento brusco del astigmatismo –un tipo de defecto refractivo que, por lo general, se mantiene estable y no evoluciona– es una de las principales señales de sospecha del queratocono.
Esta enfermedad ocasiona principalmente falta de nitidez y visión borrosa, distorsionada o incluso doble, además de producir destellos, deslumbramientos y excesiva sensibilidad a la luz en algunos casos. La sintomatología puede ser desde muy sutil, hasta suponer un impacto importante en la calidad de vida. Prevenir y tomar medidas a tiempo evita llegar a casos avanzados, aunque, afortunadamente, las técnicas modernas de cirugía del queratocono permiten incluso recuperar la visión perdida con altas probabilidades de éxito.