Tratamientos oculares
Trasplante de córnea
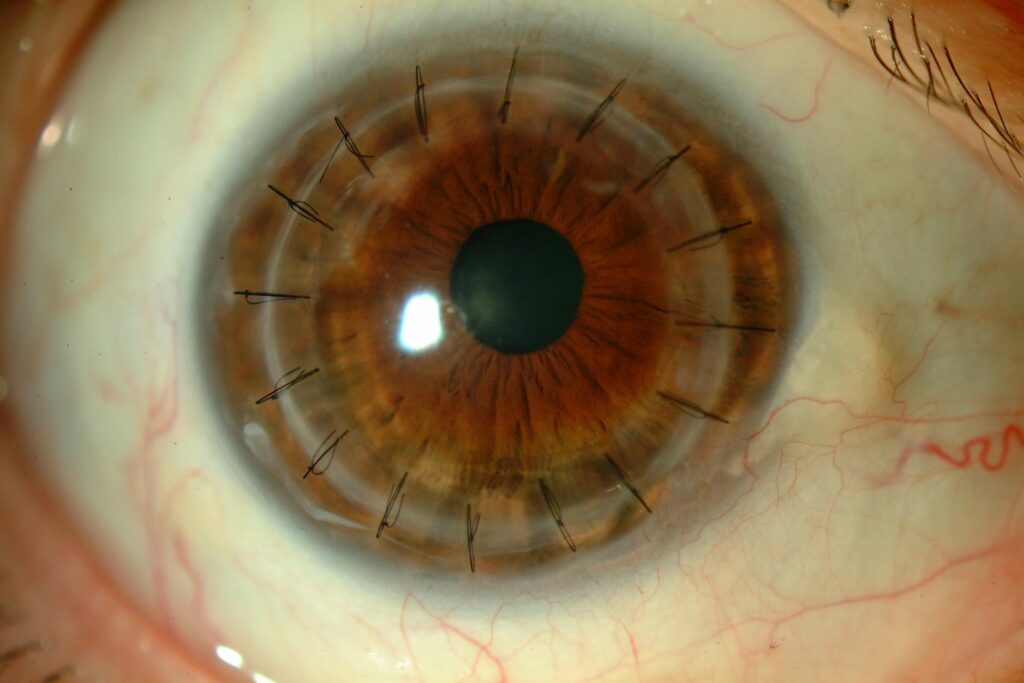
¿Qué es el trasplante de córnea?
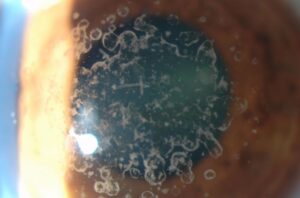
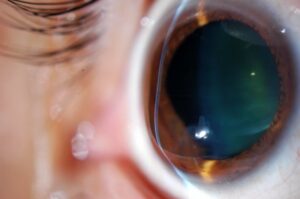
También llamado queratoplastia, el trasplante de córnea es el tipo de trasplante más realizado en España. Consiste en sustituir la córnea enferma o dañada, debido a alteraciones en su forma o transparencia (propiedades fundamentales para que podamos ver nítido), por una córnea sana procedente de un donante.
Existen múltiples técnicas que podemos realizar y que se agrupan principalmente en:
- Trasplante de córnea penetrante o completo: sustituimos toda la córnea.
- Trasplante de córnea laminar, selectivo o parcial: solamente reemplazamos las partes de tejido corneal afectadas. Optamos por el trasplante laminar anterior cuando la lesión se encuentra en el estroma (capa intermedia que ocupa aproximadamente el 90% del grosor corneal total). Por el contrario, si lo que está alterado es el endotelio (capa que tapiza el interior de la córnea), realizamos un trasplante laminar posterior.
La córnea tiene apenas medio milímetro de espesor y el endotelio, por ejemplo, es tan fino que no supera las 20 micras. Manipular estas delicadas y complejas estructuras oculares requiere de una gran pericia por parte del cirujano oftalmólogo, aunque las queratoplastias selectivas realmente son las más convenientes para el paciente cuando hay posibilidad de realizarlas. Por ello, especialistas de las clínicas clínicas Miranza son pioneros en la aplicación de este tipo de trasplantes de córnea, habiendo realizado las primeras intervenciones en España y contribuido al desarrollo de técnicas mínimamente invasivas como la DMEK (queratoplastia endotelial de membrana de Descemet).
Enfermedades oculares que trata el trasplante de córnea
Además, el trasplante de córnea también puede estar indicado en caso de infecciones corneales profundas o cicatrices provocadas por estas infecciones, así como edemas corneales tras cirugías intraoculares.
Recuperación del trasplante de córnea
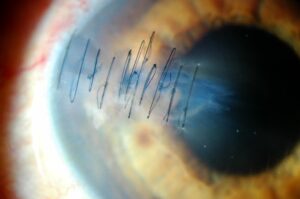
Se trata de una cirugía ambulatoria, realizada con anestesia local, y con un postoperatorio que generalmente no es doloroso (sólo leves molestias).
Una de las ventajas de los trasplantes de córnea selectivos es que no solo ofrecen un grado de visión final superior al del trasplante convencional completo (alcanzando incluso el 90-100% de la visión potencial del paciente), sino que también aceleran la recuperación. Por ejemplo, tras una queratoplastia penetrante o total, puedes reincorporarte a tu actividad normal en 3-4 semanas, aunque los puntos permanecen en el ojo alrededor de un año y tu agudeza visual puede ser fluctuante hasta que se retiren. En cambio, técnicas de queratoplastia laminar como la DMEK evitan incluso el uso de suturas y la recuperación se completa en apenas unas 4-6 semanas.